Синдром ацетонемічного блювання у дитини: причини, симптоми, що робити батькам
Зміст відео:
0:14 Ацетонемічне блювання у дітей: що важливо знати батькам
0:58 Ацетонемічне блювання
2:30 А як виглядає типовий ацетонемічний криз і що це таке?
2:56 Чому ж це трапляється саме у дітей і коли?
3:10 Найпоширеніші тригери ацетонемічного блювання це:
3:47 Що робити батькам під час ацетонемічного кризу
4:10 КРОК 1. Підтримка гідратації, тобто водного балансу.
4:55 КРОК 2. Поїти дитину часто, дрібно і терпляче.
5:33 КРОК 3. Глюкоза у розчинах обов’язковий компонент.
6:11 КРОК 4. Сучасні ентеросорбенти
7:50 Але як готувати ентеросорбенти до прийому у дітей?
8:38 КРОК 5. Коли і як повертатися до їжі?
9:35 Таким чином
10:01 Коли обов’язково потрібно звернутися до лікаря?
11:21 Як попередити повторні ацетон емі чні кризи
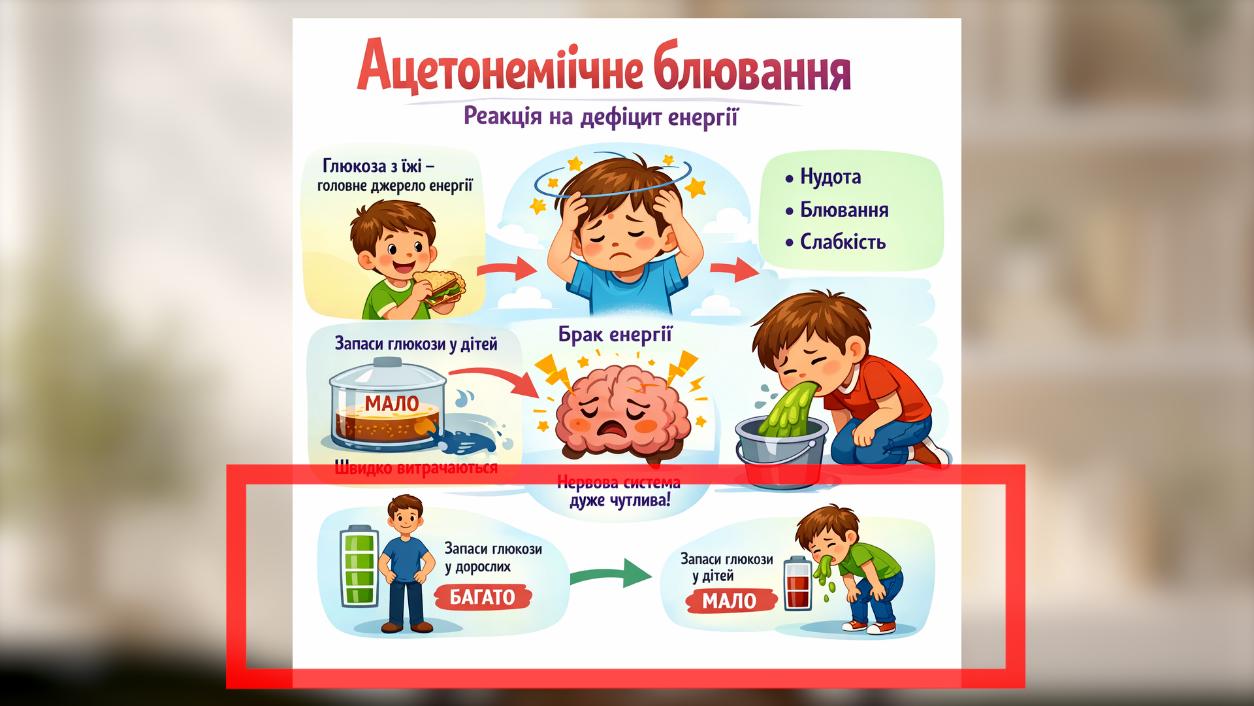
Ацетонемічне блювання - це не “отруєння ацетоном”. Насправді ацетонемічне блювання це не окрема хвороба, а реакція дитячого організму на дефіцит доступної енергії. Спробую пояснити дуже просто. У нормі головним джерелом енергії для організму дитини є глюкоза, яка надходить з їжею. Але у дітей є особливість: запаси глюкози у них менші ніж у дорослих, витрачаються вони швидше, а нервова система дуже чутлива до дефіциту енергії.
Коли дитина: мало їла, пропустила прийоми їжі (тобто голодна), перенесла інфекцію, перевтомилася, сильно емоційно переживала у таких ситуаціях організм швидко використовує наявні запаси глюкози і глікогену, і може швидко “переключитися” на запасний режим, почати отримувати енергію з жирів.
І ось коли організм починає активно розщеплювати жири, утворюються так звані кетонові тіла:
- Ацетон
- Ацетооцтова кислота
- Бета-гідроксимасляна кислота
У невеликих кількостях вони можуть з’являтися навіть у здорових людей. Але коли їх стає забагато, вони починають подразнювати слизову шлунка і кишківника, впливати на нервову систему, порушувати кислотно-лужний баланс.
- це не “отруєння ацетоном”. Насправді ацетонемічне блювання це не окрема хвороба, а реакція дитячого організму на дефіцит доступної енергії. Спробую пояснити дуже просто. У нормі головним джерелом енергії для організму дитини є глюкоза, яка надходить з їжею. Але у дітей є особливість: запаси глюкози у них менші ніж у дорослих, витрачаються вони швидше, а нервова система дуже чутлива до дефіциту енергії.
Коли дитина: мало їла, пропустила прийоми їжі (тобто голодна), перенесла інфекцію, перевтомилася, сильно емоційно переживала у таких ситуаціях організм швидко використовує наявні запаси глюкози і глікогену, і може швидко “переключитися” на запасний режим, почати отримувати енергію з жирів.
І ось коли організм починає активно розщеплювати жири, утворюються так звані кетонові тіла:
- Ацетон
- Ацетооцтова кислота
- Бета-гідроксимасляна кислота
У невеликих кількостях вони можуть з’являтися навіть у здорових людей. Але коли їх стає забагато, вони починають подразнювати слизову шлунка і кишківника, впливати на нервову систему, порушувати кислотно-лужний баланс.
Що робити батькам під час ацетонемічного кризу
Коли блювання вже почалося, у батьків виникає природне бажання “нагодувати”, “дати якісь сильні ліки”, “зупинити блювання будь-якою ціною”. Але саме тут часто роблять помилки, які погіршують стан дитини. Тому давайте розберемось у цій ситуації чітко й по кроках.
КРОК 1. Підтримка гідратації, тобто водного балансу.
Головне слід розуміти, що в цій ситуації важлива не стільки іжа, ак пиття, підтримка гідратації, тобто водного балансу. Під час ацетонемічного кризу їжа не є пріоритетом.
Пріоритет №1 це правильне поїння дитиники.
Чому це так важливо? Тому що кожен епізод блювання це втрата рідини і солей, а без рідини кетонові тіла накопичуються ще швидше, крім того зневоднення різко підсилює нудоту. Але дуже важливим є кілька моментів. Не намагайтеся дати дитині одразу багато пити. Це майже гарантовано закінчиться новим блюванням, яке спровокує прийом їжі.
КРОК 2. Поїти дитину часто, дрібно і терпляче.
Розуміти, як правильно поїти дитину. Золоте правило: часто, дрібно і терпляче. Практично це виглядає так: 1–2 чайні ложки кожні 5–10 хвилин, навіть якщо дитина відмовляється, то ми пропонуємо знову. Якщо дитинка тільки-но блювала то ми чекаємо 5–7 хвилин і знову пробуємо дати рідину. Але треба розуміти що саме давати пити: найкраще це спеціальні розчини для пероральної регідратації, лужні мінеральні води без газу, слабкий солодкий чай, розчини з глюкозою (це принципово!).
КРОК 3. Глюкоза у розчинах обов’язковий компонент.
Чому глюкоза це ключовий момент? І це найважливіше, що потрібно зрозуміти батькам. Ацетон з’являється не “від їжі”, а від браку глюкози. Тому: якщо не дати організму глюкозу, тобто швидке джерело енергії, то він і далі буде розщеплювати жири і ацетон зростатиме а стан дитини погіршуватися. Саме тому: просто вода це недостатньо, “посидимо без їжі” це помилка, глюкоза у розчинах обов’язковий компонент. Навіть невеликі, але регулярні порції глюкози зупиняють утворення кетонів, поступово зменшують нудоту, допомагають вийти з кризу.
КРОК 4. Сучасні ентеросорбенти
Чим ми можемо ще допомогти? І тут мова піде про сучасні ентеросорбенти, наскільки вони потрібні і ефективні? Батьки зараз мають багато різної інформації і вони часто питають «Чи потрібно давати сорбенти?». Відповідь: так, але не будь-які і не “про всяк випадок”. Поясню чому. Під час ацетонемічного кризу, як я вже говорила, в кишківнику накопичуються: кетонові тіла, т оксичні метаболіти, продукти порушеного обміну. Ці речовини: додатково подразнюють слизову, підтримують нудоту і блювання, уповільнюють відновлення. Тому ентеросорбенти можуть суттєво допомогти. Але ці сорбенти є дуже різними і найбільш ефективними, на сьогоднішній день вважають ентеросорбенти IV покоління.
Це найбільш сучасні ентеросорбенти на основі діоксиду кремнію, які мають високу сорбційну здатність, не травмують слизову, не “забирають” глюкозу та електроліти і можуть застосовуватися навіть у маленьких дітей. Їхнє завдання у цій ситуації м’яко зв’язати і вивести токсичні продукти, не втручаючись у основне лікування. Саме тому в педіатричній практиці все частіше віддають перевагу більш ефектиним ентеросорбентам IV покоління.

Ці сорбенти не “лікують ацетон” але допомагають організму швидше вийти з кризу. І так, багато таких засобів вже мають зручні форми, які легше дати дитині, навіть коли її нудить. Прикладом такого ентеросорбенту є атоксил, який призначається у цих випадках.
Але як готувати Атоксіл до прийому у дітей?
Порошок/саше: розчиняють у 50–100 мл негазованої води чи іншої рідини до однорідної суспензії перед застосуванням. Суспензію приймають перорально. Порошок у сухому вигляді не ковтають, щоб уникнути ризику аспірації чи подразнення слизової. Якщо використовують гель у стіках, то вміст стіку перемішують і випивають або виливають у ложку, потім запивають водою. Дозування завжди залежить від віку та ваги, і його краще узгодити з лікарем або чітко дотримуватися інструкції. Краще приймати за 1 годину до їжі або після, щоб мінімізувати взаємодію з іншими препаратами.
КРОК 5. Коли і як повертатися до їжі?
Коли блювання зменшилось або припинилось, коли дитина почала утримувати рідину, поступово повертаємо їжу. Починаємо з: сухариків, печеного яблука, каші на воді, банана (у невеликій кількості). В дієті уникаємо: жирного, шоколаду, смаженого, ковбас, фастфуду. Їжа має бут и: проста, легка і зрозуміла для організму.
Чого НЕ варто робити і це важливо проговорити окремо:
- Не змушувати їсти через силу,
- Не давати великі об’єми рідини за раз,
- Не експериментувати з “народними методами”,
- Не чекати кілька днів без поїння,
- Не ігнорувати ознаки зневоднення.
Таким чином, при ацетонемічному блюванні
Вирішальне значення мають правильне поїння з глюкозою, терпіння і поступовість. Сучасні ентеросорбенти можуть бути корисною допомогою, але основою залишається регідратація та відновлення енергетичного балансу. Слід ще цітко розуміти коли потрібен лікар і як попередити повторні кризи? У батьків з ацетонемічним блюванням зазвичай виникає два головні запитання: “А чи треба нам вже терміново звертатися до лікаря” і “Чи можна зробити так, щоб це більше не повторювалось?” Розберімо обидва питання.
Коли обов’язково потрібно звернутися до лікаря?
У більшості випадків ацетонемічний криз вдається зупинити вдома. Але є ситуації, коли самолікування вже не підходить.
Негайно звертайтеся до лікаря або викликайте швидку, якщо:
- Блювання не припиняється протягом 24 годин
- Дитина не може утримати навіть чайну ложку рідини
- З’являється виражена сонливість
- Загальмованість або збудження
- Дитина майже не мочиться (менше 3-4 разів на добу)
- Губи сухі, язик сухий, плач “без сліз”
- Жаліється на сильний біль у животі
- Підвищується температура
- Прогресивно погіршується стан
- Ацетон високий і не зменшується попри правильні дії
У цих випадках може знадобитися внутрішньовенна регідратація, корекція електролітів, спостереження в стаціонарі. І це не поразка батьків, а правильне рішення згідно поточної ситуації. Важливо знати: ацетонемічний синдром це не “назавжди”. Нас дуже часто батьки питають: “Це означає, що в дитини завжди буде ацетон?” Ні. У більшості дітей ацетонемічні кризи характерні для віку від 2-3 до 7-9 років, із дозріванням ферментних систем і збільшенням запасів глікогену схильність до кризів поступово зникає. Але поки дитина росте то профілактика має велике значення.
Нехай Ваші діти будуть здорові !