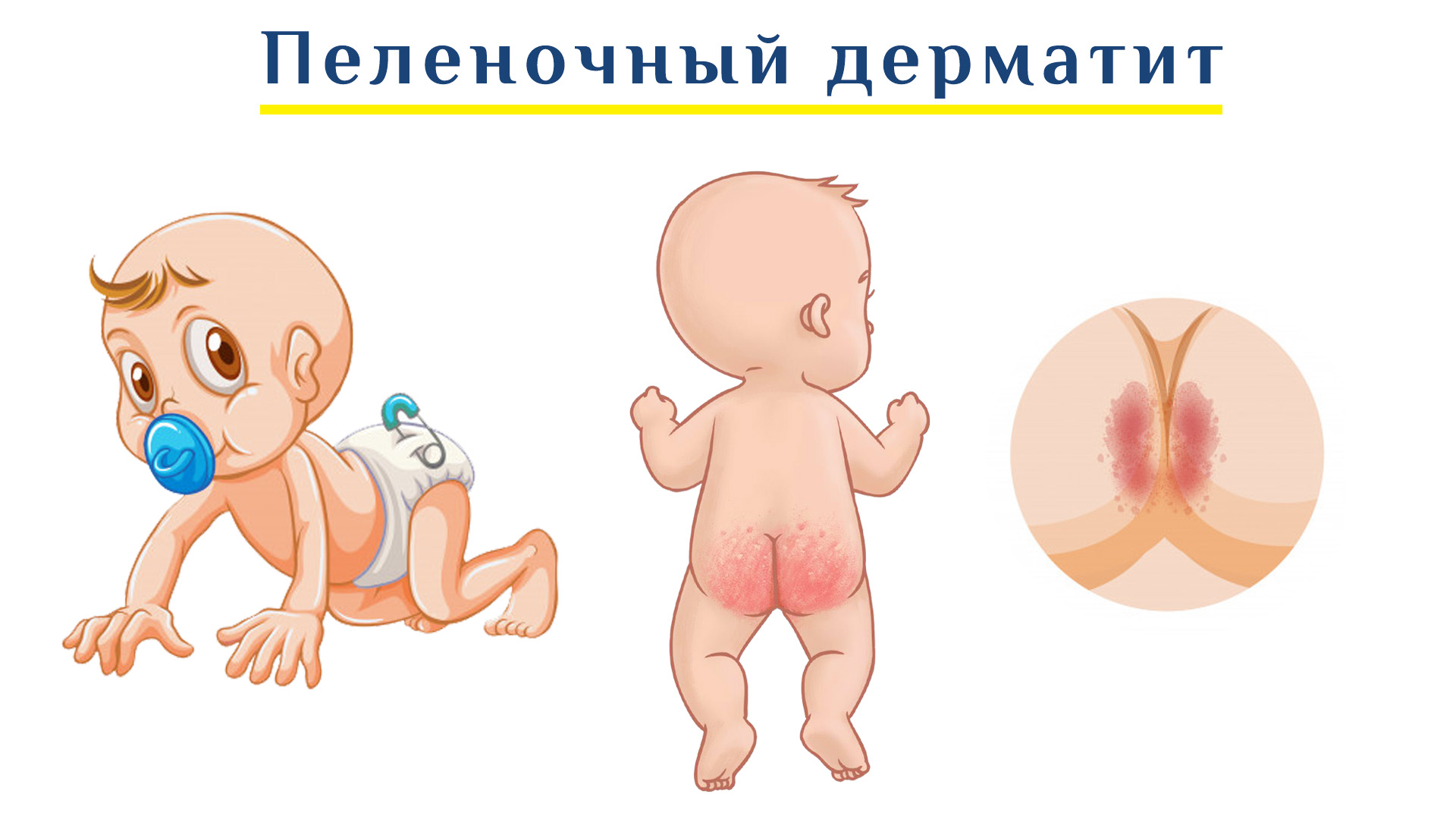
Дифференциальная диагностика и лечение пеленочного дерматита у новорожденных
Пеленочный дерматит очень часто встречается у маленьких деток вследствие особенностей их нежной кожи и факторов риска, которые имеются в раннем возрасте. Профилактика и лечение пеленочного дерматита довольно простые, но иногда вы не видите эффекта от того, что вы делаете. Почему такое бывает? Дело в том, что очень похожие изменения вызывают не только пеленочный дерматит, но и кандидозный, аллергический контактный, атопический, себорейный и другие дерматиты, которые хотя и имеют похожую симптоматику, но лечатся по-другому.
Как отличить и правильно лечить различные дерматиты у детей раннего возраста?
Видео: Пеленочный дерматит у новорожденных - дифференциальная диагностика и лечение
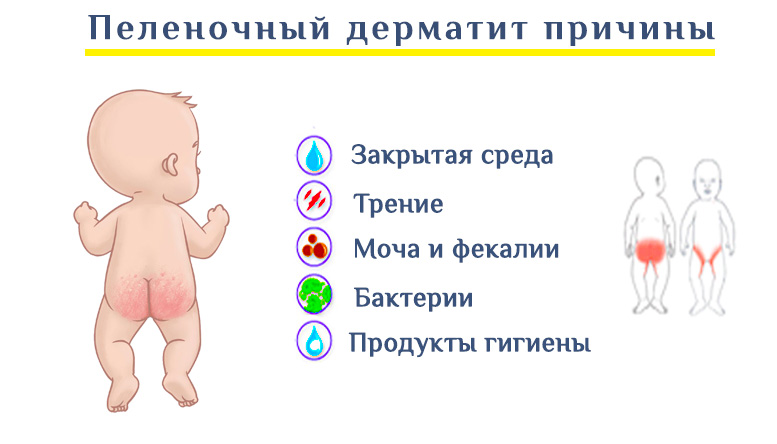
Причины пеленочного дерматита у детей
С одной стороны это возрастные особенности очень нежной и еще не совершенной кожи ребенка, с другой стороны это может быть действие раздражающих факторов, не очень хорошего ухода, нарушений метаболизма ребенка, его иммунных функций или наследственности. Наиболее часто при неправильном уходе за кожей у детей раннего возраста, обычно в возрасте 2 месяцев возникает пеленочный или ирритативный дерматит или как его иногда называют - пеленочная сыпь, опрелости, при котором появляется воспаление кожи в местах контакта с подгузником, пеленками.

Обычно этому способствует длительный контакт кожи с влажной поверхностью подгузника, что ведет к мацерации и нарушению защитной функции кожи.
Раздражающее действие:
- мочи, кала,
- пищеварительных ферментов,
- изменение кислотности кожи под подгузником,
- бактериальная и грибковая инфекция
Все эти раздражители играют важную роль в развитии и поддержании воспалительного процесса. У такого ребенка появляется покраснение, еритема, небольшое шелушение, потом могут появиться поверхностные эрозии т.е. дефекты эпителия, заживающие без образования рубца на выпуклых поверхностях половых органов и ягодиц, там, где есть хороший контакт с подгузником. Ребенок обычно становится беспокойным, плачет во время смены подгузников, при туалете кожи ягодиц и генитальной зоны. При этом сначала нет покраснения в складках кожи, а вот выпуклая поверхность ягодиц, бедра, нижняя часть живота и паховая область страдают почти всегда.
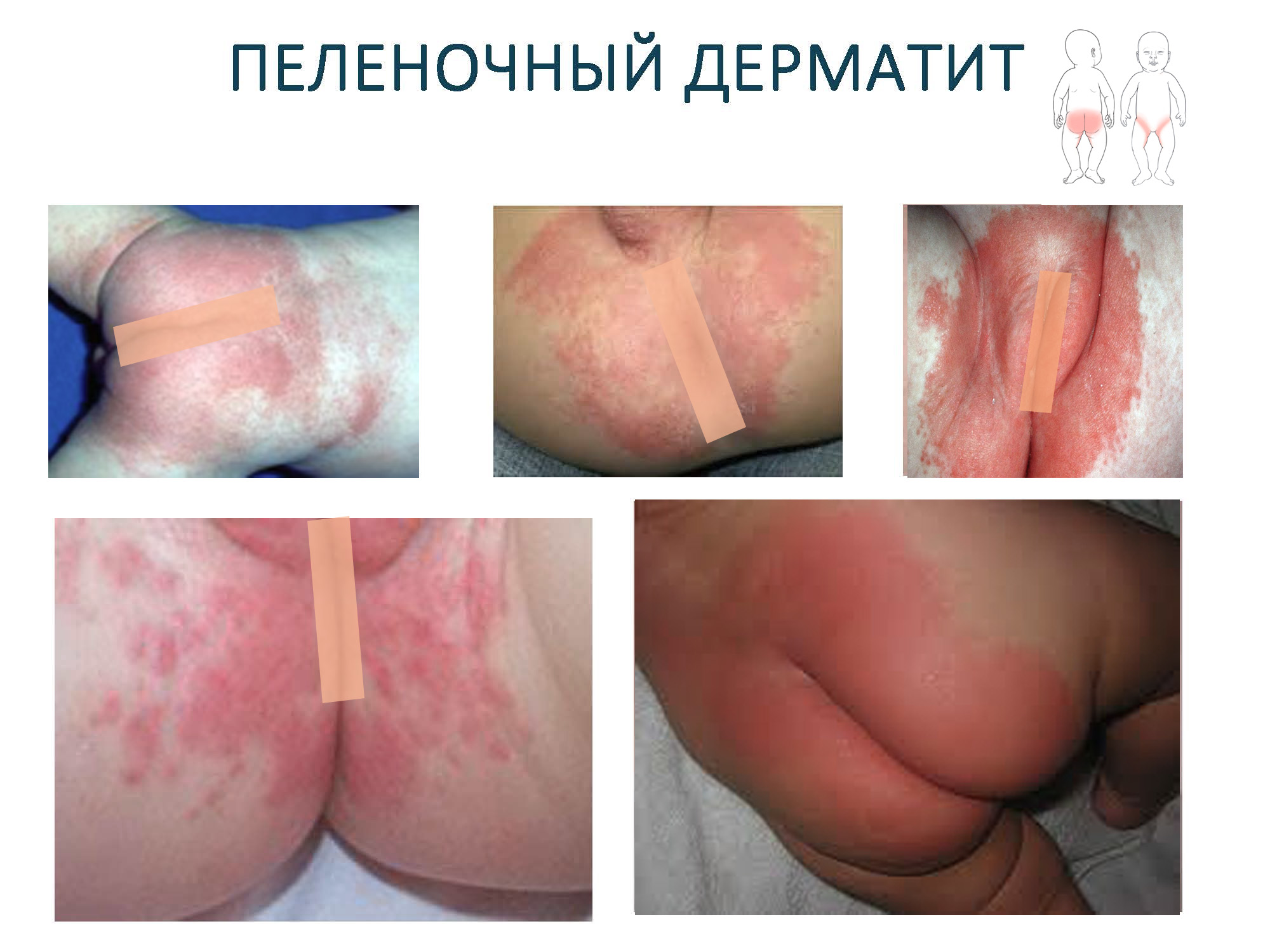
У детей до 4 месяцев жизни первым проявлением болезни бывает легкая эритема в перианальной области. Выделяют три степени тяжести пеленочного дерматита: легкую, для которой характерно появление гиперемии и единичных мелких папул, кожных высыпаний, в виде бесполостных образований, возвышающихся над уровнем кожи, локализующихся в паховой или ягодичной области.


При средней и тяжелой степени пеленочной сыпи - покраснение кожи и папулезная сыпь более выражены, возможно появление эрозий и даже пустул: полостных элементов, которые содержат прозрачную жидкость или гной. В более тяжелых случаях в процесс распространяется на другие участки тела, может присоединиться вторичная инфекция, чаще всего моче-половой системы.

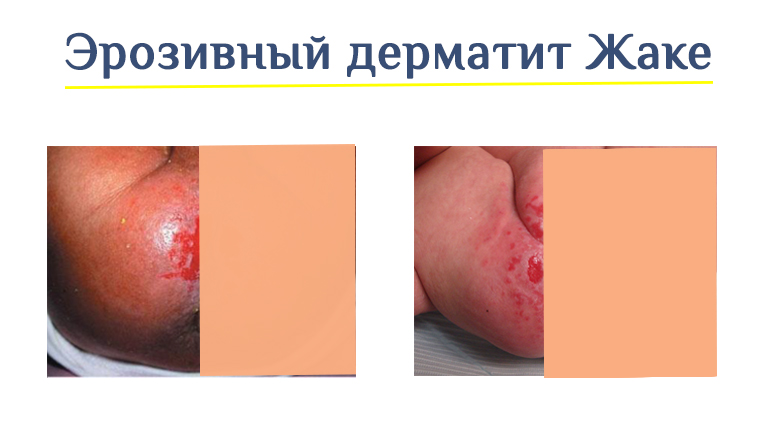
В некоторых случаях может развиться тяжелый, но к счастью редкий вариант пеленочного дерматита, который называется эрозивный дерматит Севестра-Жаке – при котором появляются язвы с четкими краями и эрозии с приподнятыми краями.
Пеленочный дерматит лечение и методы профилактики
Основным методом профилактики и лечения пеленочного дерматита является использование средств, которые усиливают естественную защиту кожи, улучшают ее регенерацию и создают защитный барьер между кожей и внешними раздражителями. Одним из самых лучших, на сегодняшний день, средств для профилактики и лечения пеленочного дерматита – это мази и кремы, которые содержат декспантенол и ланолин.


Именно комбинация дексапантенола и ланолина показала отличный профилактический эффект, создавая идеальный длительный барьер между кожей и подгузником или пеленками, оказывает регенерирующее, заживляющее, успокаивающее и противовоспалительное действие, что подтверждено клинической практикой.
Пеленочный дерматит дифференциальная диагностика
С чем нужно дифференцировать обычный пеленочный дерматит? Для начала, с его осложненными формами. Пеленочный дерматит может осложниться развитием грибкового, кадидозного поражения кожи.
Грибковый кандидозный дерматит у детей
Клинические признаки болезни — эритематозные пятна с типичным шелушенем по периферии, воротничковое шелушение, на эритематозном основании, появляются бляшки, а также небольшие розовые папулы, которые могут распространяться на половые органы, перианальную область и складки. Вовлечение складок кожи, появление похожих очагов, их назвают сателитными очагами, в области бедер и живота является важным критерием для дифференциальной диагностики кандидоза от первичного пеленочного дерматита.
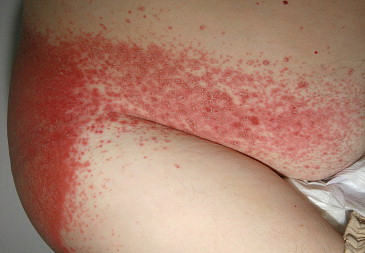

Кандидозный дерматит следует заподозрить и тогда, когда обычные меры профилактики и лечения оказываются неэффективными, Вы все делаете правильно, но особого эффекта не видите. Подтвердить диагноз может соскоб кожи на грибки с периферии эритемы, папул или пустул.
Грибковый кандидозный дерматит лечение
Если вы подозреваете у ребенка кандидозное осложнение, крайне желательно обратиться к вашему доктору. Он назначит противогрибковые средстванистатин, клотримазол, миконазол как местно так и в некоторых случаях внутрь. В устойчивых случаях – назначается курс флуконазола в дозе 5мг/кг масы в день, обязательно под контролем врача. Если есть эрозии – хорошо сделать сидячую ванну со слабым, раствором марганцовки, после чего область подгузников высушить промакивая кожу и нанести водный раствор метиленового синего.
Аллергический контактный дерматит
Следующее, с чем нужно дифференцировать пеленочный дерматит это аллергический контактный дерматит, который может быть как отдельной болезнью, так и осложнением ранее существующего дерматита. Он проявляется в виде легкой эритемы и раздражения кожи, могут присутствовать пузырьки и папулы.

Аллергический контактный дерматит редко встречается у детей в возрасте до 2 лет. Его подозревают в тех случаях, когда не удается получить адекватный ответ на различные варианты лечения. Наиболее частыми причинами развития аллергического контактного дерматита является:
- Контакт кожи с некоторыми конкретными химическими аллергенами, например с парабеном
- Соединениями ртути
- Неомицином
- Латексом, в т.ч. используемых в подгузниках, сосках
- Моющими, косметическими парфюмерными средствами
- Медикаментами
- Красителями
Диагноз ставится на основании клинических симптомов и патч-тестов. Клинически диагноз ставится относительно легко. При этой форме дерматита всегда будет довольно интенсивный зуд, и ребенок сразу это вам покажет, как только вы его разденете, он потянется ручками к пораженным участкам кожи.

Аллергический дерматит редко встречается у детей до года, его любимые места локализации — это локтевые сгибы, подколенные ямки, передняя поверхность лодыжек, шея, лицо, при этом края гиперемии довольно четко ограничены. У родителей или родственников такого ребёнка часто можно обнаружить аллергические заболевания: астму, ринит, полиноз и другие подобные проблемы. Кожа такого ребенка довольно часто бывает суховатой.

Аллергический контактный дерматит лечение
Лечение аллергического дерматита состоит в прекращении контакта кожи с действующим аллергеном, ограничение использования синтетических моющих средств, врач может назначить мази с слабыми или средней силы кортикостероидными гормонами, если есть присоединение вторичной инфекции могут применяться сложные мази содержащие глюкокортикоид, антибиотик, противогрибковый препарат. В более тяжёлых случаях может быть назначена местная терапия топическими ингибиторами кальциневрина: такролимус или пимекролимус. Могут быть назначены антигистаминные препараты. Но пожалуйста, не лечите этими мазями и препаратами самостоятельно, это уже работа врача. Если нет эффекта, нужна консультация аллерголога, дерматолога.
Атопический дерматит
Следующим, к сожалению, достаточно частым дерматитом у детей раннего возраста является атопический дерматит. Это мультифакториальное воспалительное заболевание кожи, которое обычно начинается в раннем детском возрасте, характеризующееся зудом, хроническим рецидивирующим течением и довольно четкими возрастными особенностями локализации, характером изменения кожи. Обычно у родственников можно найти разные форма аллергопатологии, такие как бронхиальная астма, аллергический ринит, конъюнктивит, пищевая аллергия. Какие особенности атопического дерматита? Это зависит от возраста. С 2 месяцев и до 2 лет это младенческая стадия атопического дерматита. На лице, голенях, бедрах, разгибательных поверхностях конечностей, за ушами появляется сухость кожи, симметричное покраснение, эртема, эксудация, инфильтрация и отек участков кожи, могут появиться небольшие везикулы, такие пузырьки с прозрачным или мутноватым содержимым, вялой покрышкой, быстро вскрывающиеся с образованием, экзематозных колодцев.
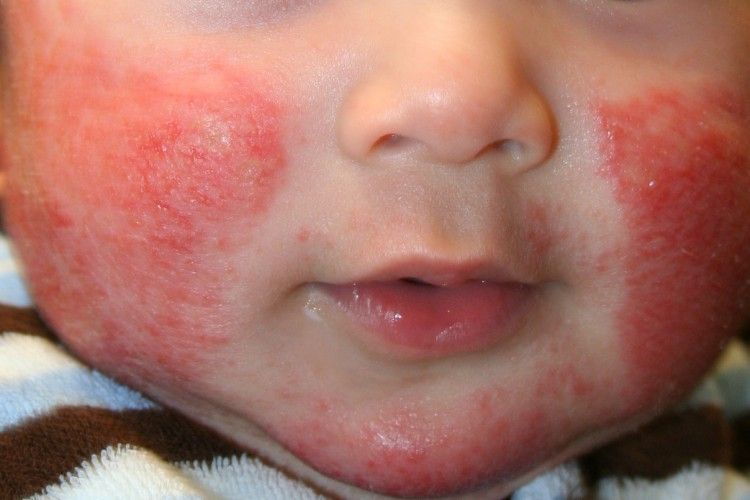
Могут появиться экзематозные папулы в виде мелких округлых узелков до 1 мм, которые немного возвышаются над кожей, утолщение и шелушение кожи. И все это может сопровождаться зудом и жжением. Поэтому ребенок становится беспокойным, он плачет, расчесывает кожу, оставляя на ней характерные следы, при присоединении инфекции появляются серозно-кровянисто-гнойные корочки.
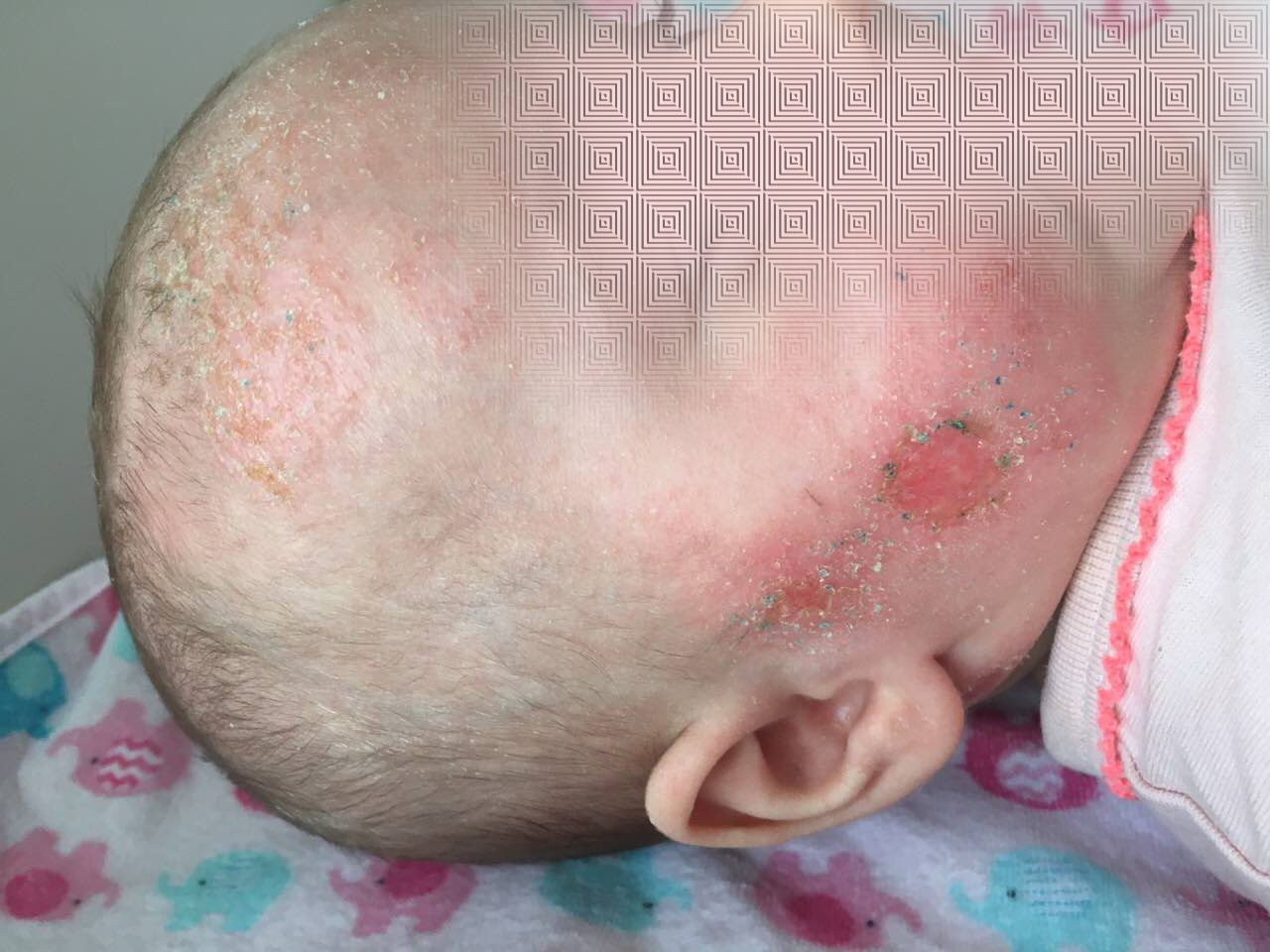
Диагноз атопический дерматит - это клинический диагноз, ставится на ставится на основании анамнеза, т.е. опроса, тщательного осмотра ребенка, аллергологического обследования, кожные пробы, определение специфических IgE в крови. При ограниченной форме высыпания локализуются на лице в области щек, лба и подбородка и симметрично на кистях рук. При распространенной форме на коже кожи туловища, конечностей. Эритема часто усиливается вечером и уменьшается утром.
Атопический дерматит лечение
Следует сказать, что именно в раннем возрасте, в отличие от старших детей, важным фактором является пищевая аллергия, поэтому рекомендуют строгую элиминационную диету минимум на 4 недели, в первую очередь исключаются молочные продукты, из рациона матери кормящей грудью, если эффект не наблюдается, то нет особого смысла продолжать такую диету.

Дети на искусственном вскармливании должны получать смеси с глубоким, экстенсивным гидролизом белка. Очень важным является тщательный и длительный уход за кожей, с использованием эмулентов, увлажнителей, специальных кремов и мазей под контролем аллерголога или дерматолога.
Себорейный дерматит
Следующий дерматит, который можно встретить у маленьких деток – это себорейный дерматит, или молочные корочки, гнейс. Это заболевание кожи, связанное с повышенной секрецией кожного сала, при котором в зонах с большим количеством сальных желез – на волосистой части головы, ушных раковин, лице, груди, верхней трети спины.

Раньше его связывали с грибом Malassezia furfur, но последние исследования отрицают роль этого гриба в поражении кожи именно в раннем возрасте. Поэтому тут не совсем понятно. Это довольно частая патология, у деток болезнь развивается в первые 2-3 месяца жизни, и наблюдается почти у 70% малышей этого возраста. На коже волосистой части головы, реже на лбу, щеках, в заушных складках появляются скопления жирных, сальных чешуек (гнейс или молочная корка), наблюдается гиперемия, шелушение за линией роста волос и за ушными раковинами, эритематозные очаги, мацерация на коже шейных, подмышечных, паховых складок, в складках кожи туловища и конечностей может возникнуть пятнисто-папулезная сыпь, которая тоже может покрываться чешуйками на периферии. Сыпь может быть также в области наружного слухового прохода, на грудине, на шее, в подмышечной и паховых зонах.
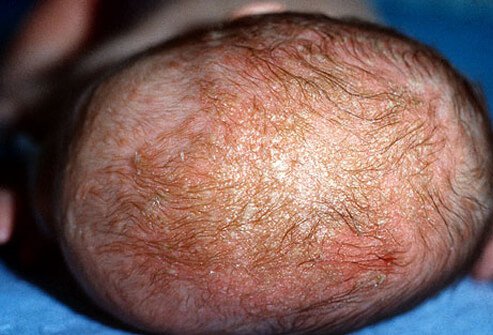
Характерной особенностью себорейного дерматита является отсутствие зуда, преимущественное поражение волосистой части головы и пеленочной области у детей. Аллергических заболеваний у родственников, как правило не наблюдается. Диагноз ставится на основании клинических данных и визуального осмотра, во втором полугодии жизни у большинства симптоматика проходит.
Себорейный дерматит лечение
Хотя себорейный дерматит в раннем возрасте обычно проходит самостоятельно, но мы же хотим как-то помочь ребенку. Лечение довольно простое – тщательный систематический уход за кожей. Нам нужно разрыхлить и удалить чешуйки и корочки, уменьшить эритему, покраснение, и не допустить развитие вторичной инфекции. При поражении волосистой части головы используют кератолитические средства: крем с 1–2% салициловой кислотой, теплые компрессы с растительным маслом (оливковое, персиковое, миндальное) масло карите, ши, глицерин. Для подавления возможной диссеминации грибов Malassezia на коже волосистых частей головы и туловища применяют шампуни, содержащие противогрибковые компоненты, например кетоконазол. При наличии влажных элементов к лечению присоединяют водные растворы анилиновых красителей и цинксодержащие пасты, но в этом случае, как и при наличии инфицирования, лучше обратиться к дерматологу.
Псориаз
Следующий вид дерматита ребенка - это псориаз. Псориаз у детей первого года жизни встречается редко, но может начаться папулезной сыпью в паховой области и в зоне пупка. Однако для данного недуга более типичны поражения других мест: локти, колени, лицо, волосистая часть головы, туловище. Среди детей псориазом чаще болеют девочки. Примерно в половине случаев отягощен семейный анамнез. У маленьких деток трудно бывает различить атопический дерматит и псориаз.

Стоит обратить внимание на локализацию поражения: при атопическом дерматите высыпания редко встречаются в области промежности, тогда как для псориаза эта область типичная. Это происходит из-за особенностей кожи маленького ребенка, она легкоранима и склонна к развитию мацераций при даже незначительных неблагоприятных воздействиях, нарушение гигиены, частые купания и использование мыла, тугое пеленание. В крупных складках появляется резко очерченная гиперемия, отек с мацерацией и десквамацией эпидермиса по краям, по внешнему виду это может напоминать напоминает кандидоз, импетиго, стрептококковое поражение кожи.

Это обусловлено тем, что у новорожденных рН кожи имеет нейтральную реакцию, а в себорейных зонах и складках, за счет казеозной смазки, щелочную. Только со 2-4-й недели жизни ребенка реакция кожи начинает сдвигаться в кислую сторону. В стационарной стадии бляшки как-бы западают в центре, чешуйчатые наслоения резко выражены.

Поэтому если вы долго лечите непонятный аллергический дерматит, атопический дерматит, грибковое поражение кожи, контактный дерматит стоит обратить внимание на особенности течения заболевания, анамнез болезни и наследственную предрасположенность и обязательно обратиться к дерматологу. Самостоятельно поставить диагноз псориаз родителям практически невозможно, да и не всякий врач задумается о таком диагнозе.
Псориаз лечение
Методы лечение подбираются врачом-дерматологом для каждого ребенка индивидуально. В большинстве случаев назначается местное лечение мазями и лекарственными кремами, витаминными препаратами. Для лечения псориаза у детей обычно используют только местное лечение. Самое главное - увлажнение кожи, особенно с помощью увлажняющего крема и ванн с добавлением смягчающих средств. Можно использовать уже знакомые нам мази и кремы, которые содержат декспантенол и ланолин. В некоторых случаях врач может назначить мази с глюкокортикоидами.
Энтеропатический акродерматит
Энтеропатический акродерматит — это редкое наследственное заболевание, когда определенные генетические нарушения есть как у мамы так и у отца. Предполагается, что заболевание вызвано дефицитом цинка в крови в результате нарушения его всасывания в тонких кишках. Болезнь начинается в раннем возрасте, чаще у девочек, приблизительно через 2 недели при замене грудного вскармливания на коровье молоко или раньше, если ребенок получал его с момента рождения. Локализация начальных проявлений – вокруг естественных отверстий. При этом в перианальной области т.е. в пеленочной области появляются эритематозные высыпания, затем появляются симметричные везикулобуллезные и экзематозные высыпания вокруг рта, а потом уже на щеках, коленных и локтевых суставах. Со временем эритематозные и эрозивные элементы становятся сухими, утолщенными и могут напоминать псориаз.
Для энтеропатического акродерматита типично: сыпь вокруг рта и анального отверстия, периоральный и акральный дерматиты, на конечностях, алопеция, облысение и понос.

В анамнезе у таких детей можно отметить неэффективность местной противогрибковой терапии, хронический понос, отеки из-за сниженного количества белка в сыворотке крови, глазную симптоматику (боязнь яркого света, конъюнктивит, блефарит, дистрофия роговицы), довольно часто бывает стоматит, паронихии, отставание в росте и бактериальные и грибковые инфекции, в первую очередь кандидоз кожи, слизистых, кишечника. Диагноз энтеропатический акродерматит ставится на основании определения концентрации цинка в крови и уровня щелочной фосфатазы (фермента, который зависим от цинка), а также клиники заболевания.
Энтеропатический акродерматит лечение
Лечение – прием препаратов цинка, рекомендуемая начальная дозировка составляет обычно 5-10 мг/кг/сут элементного цинка, поддерживающая доза 1-2 мг/кг/сут. Может использоваться сульфат, ацетат, глюконат цинка или аминокислотный хелат. Уровни цинка и меди должны регулярно проверяться. Цинк таким людям нужно принимать всю жизнь. Лечение назначает только врач.

Следует сказать, что существует и как бы более легкая форма дерматита, связанного с временным недостатком цинка, который может возникнуть у недоношенных детей в возрасте 2,5-3 месяцев, которые находятся на грудном вскармливании. В этом возрасте у них повышается потребность в цинке, а его содержание в молоке матери уменьшается. И возникает как бы легкая симптоматика акродерматита, который устойчивый к обычному лечению, но быстро проходит при назначении препаратов цинка. В дальнейшем такой ребенок будет полностью здоров.
Дерматитах которые редко встречаются у маленьких деток
